psoriasis- l'une des maladies les plus courantes, dont l'incidence dans la population augmente régulièrement chaque année. Et si nous considérons qu'absolument toutes les catégories d'âge sont sujettes à cette pathologie et que sa forme simple se transforme assez rapidement en une forme plus complexe, alors la question de la bonne thérapie et de la prévention est vraiment très aiguë.
Selon les statistiques, environ un habitant de la planète sur 30 souffre de cette maladie à un degré ou à un autre. Que faire avec le psoriasisQuels médicaments et remèdes populaires peuvent être traités? Comment organisez-vous correctement vos repas? Fixons enfin tous les points.
Le psoriasis et ses causes
Le psoriasis est une maladie auto-immune avec une étiologie assez vague - la cause exacte est encore inconnue malgré de nombreuses études dans ce domaine. On pense que cette pathologie est une conséquence de modifications génétiques du système immunitaire, à la suite desquelles une inflammation chronique de la peau se développe. Cependant, leur caractère multifactoriel n'est pas exclu non plus - en d'autres termes, l'implication, l'hérédité et l'influence de l'environnement extérieur.
Il est à noter que, selon les scientifiques, les facteurs prédisposants sont très différents selon les groupes d'âge: par exemple, si différents types d'infections bactériennes, y compris les infections streptococciques en particulier, sont considérés comme des déclencheurs chez les enfants, alors pour les adultes, les stimuli de stress et l'abus de nicotine sont d'une importance capitale. L'alcool, l'obésité et l'utilisation de certains médicaments (comme les antagonistes des récepteurs de l'adrénaline).
Il est impossible de guérir complètement le psoriasis, mais la médecine moderne est tout à fait capable de soulager considérablement l'évolution de la maladie et de maintenir une rémission à long terme chez le patient.
Il existe plusieurs théories pour expliquer l'apparition du psoriasis:
- contagieux et parasitaire;
- neurogène;
- endocrine;
- Métabolisme;
- immunologique;
- héréditaire;
- Théorie du mimétisme moléculaire.
Comme pour de nombreuses autres maladies, la cause des problèmes de peau doit résider dans les intestins. Sa longueur est de 4 à 6 mètres et la surface intérieure est recouverte de villosités, dont la superficie totale est comparable à la taille d'un court de tennis - de sorte que les processus d'absorption peuvent se dérouler beaucoup plus efficacement. Fait intéressant, les cellules de la petite muqueuse intestinale sont complètement renouvelées tous les 3 à 5 jours. Jusqu'à 70% des immunocytes humains sont également concentrés ici. L'une des causes les plus courantes de psoriasis est le syndrome de l'intestin qui fuit (LEPS).
Les écarts par rapport à la fonction normale de la muqueuse intestinale entraînent une malabsorption, c'est-à-dire une violation de l'assimilation des nutriments de base (protéines, graisses, glucides, vitamines, minéraux). De plus, les effets négatifs des toxines et des allergènes sur le corps augmentent: dans de telles conditions, il leur est beaucoup plus facile de pénétrer dans la circulation sanguine. Le lien direct entre le psoriasis et les maladies inflammatoires de l'intestin a été démontré dans de nombreuses études.
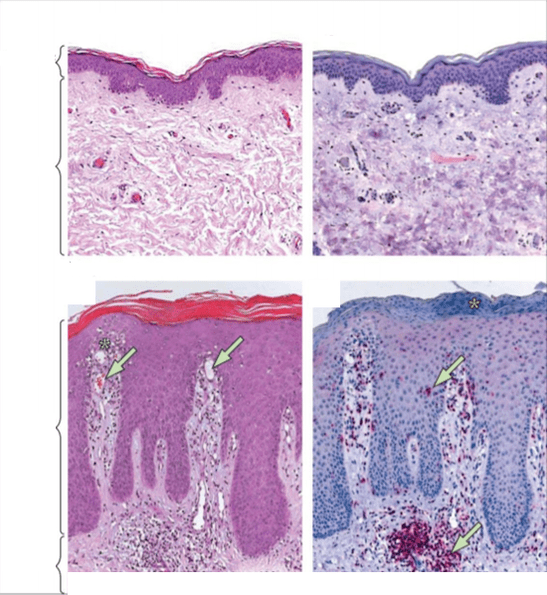
D'autres travaux de scientifiques confirment qu'une microflore spéciale se forme sur la peau d'un patient atteint de psoriasis, ce qui est significativement différent du microbiome d'une peau saine.
Dans le domaine des lésions psoriasiques, une masse de diverses bactéries est concentrée, dont la stabilité est nettement inférieure à celle d'une peau normale - en particulier, une colonisation par Staphylococcus aureus est observée, ce qui a un effet extrêmement négatif sur l'évolution de le processus inflammatoire.
Types de psoriasis
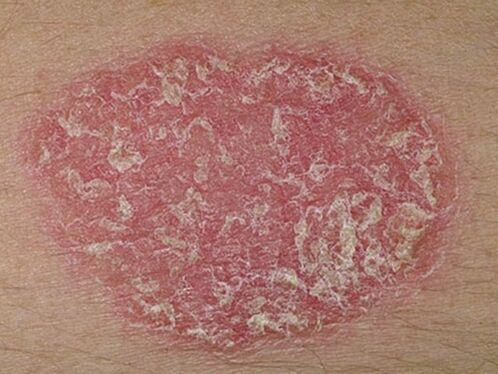
- Psoriasis en plaques. . . Dans 90% des cas, les dermatologues sont confrontés à cette forme particulière de la maladie, également appelée simple ou courante. Au départ, de petites zones séparées apparaissent sur la peau qui sont surélevées au-dessus du niveau du derme sain. Ces zones enflammées sont appelées plaques psoriasiques. Peu à peu, ils grandissent et fusionnent avec les endroits voisins en un tout.
- Psoriasis inversé.Ce diagnostic est posé chez les patients qui développent des taches rouges lisses dans les plis de la peau et dans les plis - dans l'aine, à l'intérieur des cuisses, sous la poitrine. Contrairement au psoriasis simple, les foyers d'inflammation ne sont pratiquement pas recouverts d'écailles, mais en raison de leur emplacement et de leur friction constante, ils provoquent un inconfort grave pour le patient. De plus, il existe un risque de réinfection par des streptocoques ou des champignons, car les conditions idéales pour la reproduction des micro-organismes sont créées dans des endroits où les taches sont localisées en raison de l'humidité et de la température élevées.
- Psoriasis en gouttes.Ce type de maladie tire son nom de la forme des formations. Les lésions ont la forme d'une goutte qui s'élève au-dessus du niveau d'une peau saine. Un déclencheur courant de cette forme de psoriasis est une infection streptococcique antérieure, comme mentionné précédemment. Le fait est que l'immunité du patient, affectée lors de la lutte contre l'infection, est sérieusement affaiblie - ses ressources ne sont pas illimitées et, comme tout être vivant, il faut du temps pour se rétablir - et dans ce contexte se trouve une maladie auto-immune avant d'être activée.
- Psoriasis pustuleux.Elle est considérée comme la forme la plus sévère, accompagnée de la formation de bulles remplies d'un liquide clair. L'inflammation de la peau commence autour des foyers, un gonflement et un épaississement apparaissent. Avec une exacerbation secondaire, dont la probabilité est assez élevée, les cloques se remplissent de pus. Foyers localisés de psoriasis pustuleux sur les bras et les jambes. Dans les cas difficiles, il existe une place omniprésente de cloques sur le corps, leur croissance rapide et le risque d'infection de toute la surface de la peau.
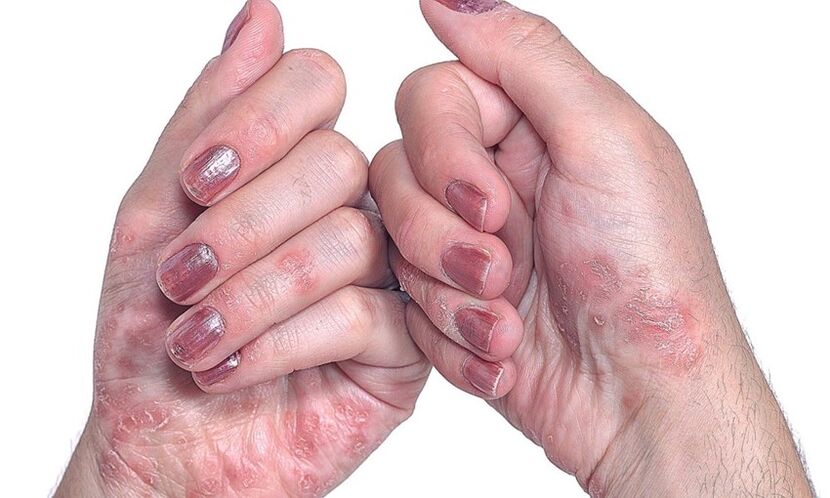
- Psoriasis sur les ongles.Ce type de maladie modifie l'apparence et la structure des plaques à ongles des mains et des pieds. Les ongles s'épaississent, perdent leur couleur naturelle, dégagent une odeur désagréable. La peau autour du lit de l'ongle est grossière et des crêtes épaisses se forment. Dans les cas avancés, les ongles peuvent disparaître sans repousse.
- Arthrite psoriasique. Dans ce cas, la maladie affecte les articulations et les tissus conjonctifs. Le plus souvent, l'inflammation affecte les phalanges distales des extrémités. Il y a une dactylite psoriasique - gonflement des doigts. Les articulations de la hanche et du genou sont également exposées aux effets dévastateurs de la maladie en cours. Il existe des cas courants d'invalidité avec perte de la capacité de se déplacer de manière autonome.
- Érythrodermie psoriasique.Des plaques squameuses apparaissent sur la peau tout en observant une desquamation de la couche affectée. Les patients ressentent un inconfort extrême en raison de démangeaisons et d'enflures constantes. Le plus souvent, ce diagnostic est posé chez des patients qui ont déjà été traités pour un psoriasis simple mais qui n'ont pas encore terminé le traitement ou changé de médicament.
Symptômes de la maladie
La première manifestation du psoriasis est une petite éruption cutanée. Les papules se développent rapidement et se transforment en taches de 4 à 8 cm de diamètre, elles continuent d'augmenter en taille et des écailles sèches se forment à la surface. Dans les cas plus avancés, les taches individuelles fusionnent et la lésion affecte de grandes zones du corps. Les papules de psoriasis diffèrent des autres maladies de la peau par leur forme ronde avec des bordures claires, de couleur rouge ou rose clair et des écailles blanc argenté. Ils apparaissent d'abord sur les zones de la peau dont l'intégrité est compromise par des abrasions, des blessures, des engelures et des frottements constants. Il existe trois signes caractéristiques qui confirment le début du développement du psoriasis:
- Phénomène de la tache de stéarine- Les particules sèches se séparent facilement de la surface affectée et révèlent une zone qui ressemble à une goutte de cire ou de stérol.
- Phénomène de psoriasis(Terminal) film. Si vous continuez à nettoyer les papules des écailles, vous verrez un film transparent et humide dont la peau est enflammée.
- Phénomène d'Auspitz. . . Le retrait du film final se traduit par l'apparition des plus petites gouttes de sang à la surface de la tache.
Cette triade du psoriasis est unique - sa présence permet sans aucun doute le diagnostic correct. Cependant, différentes parties du corps ont leurs propres caractéristiques pour la manifestation de la maladie.
- Psoriasis sur le corps.Le dos, le cou, l'abdomen, les cuisses et le bas des jambes sont le plus souvent touchés par le psoriasis éviscéré. De petites papules, de forme similaire à des gouttes, se développent progressivement et s'élèvent au-dessus de la surface de la peau. Cette forme de la maladie est souvent diagnostiquée chez les personnes qui ont eu une infection à staphylocoque.
- Psoriasis sur les mains.Les sites les plus courants d'apparition de papules psoriasiques sur les mains sont les coudes et les espaces interdigitaux - une forme de plaque est généralement observée lorsque de petits fragments individuels fusionnent en une seule zone de la lésion recouverte d'écailles sèches. Les avant-bras sont beaucoup moins touchés.
- Psoriasis sur les jambes.La maladie commence par des éruptions cutanées individuelles dans la région du genou. Les zones enflammées dérangent les patients présentant une desquamation et des démangeaisons sévères, augmentent rapidement de taille et se confondent avec les zones voisines.
- Sur les paumes et les pieds.Dans la plupart des cas, la défaite simultanée des paumes des mains et des pieds est enregistrée, mais chez certains patients, la maladie affecte la couche cornée des membres purement supérieurs ou inférieurs. En raison de la croissance des papules psoriasiques, la peau s'épaissit et grossit avec d'autres fissures.
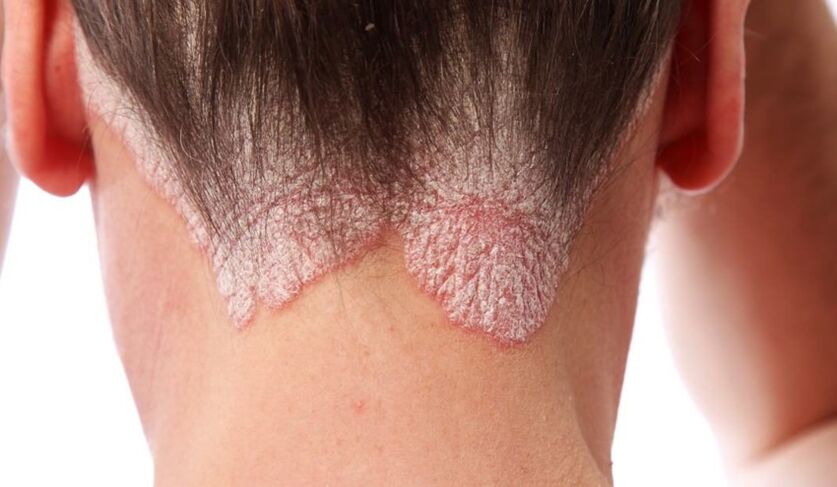
- Psoriasis du cuir chevelu.Tout d'abord, des éruptions cutanées apparaissent sur le front, l'arrière de la tête et également derrière les oreilles. Premièrement, les patients perçoivent des formations squameuses individuelles qui se développent, fusionnent avec celles à proximité et, au fil du temps, peuvent affecter tout le cuir chevelu. Les papules sont très irritantes, provoquant une envie constante de gratter la peau - les plaies et les fissures qui en résultent sont susceptibles de devenir la porte d'entrée de l'infection. Les particules sèches sont séparées des formations nocives - d'abord de petits flocons, un peu en forme de flocons, puis de plus gros flocons.
- Dans le visage, les oreilles, le cou.La localisation des papules psoriasiques sur le visage est plutôt une exception dans le tableau clinique habituel. Dans de rares cas, la maladie affecte les zones autour des yeux et des paupières, ainsi que les joues et la langue. Les formations sur le cou se propagent rapidement plus loin - sur le dos ou la tête. Les oreilles sont le site du développement du psoriasis séborrhéique. Les papules peuvent apparaître à la fois à l'intérieur et à l'extérieur de la coquille du cartilage. Lors du diagnostic, il est important de ne pas confondre la maladie avec l'eczéma séborrhéique, qui présente des symptômes similaires.
- Sur les ongles.Il existe trois options pour la manifestation initiale du psoriasis sur les plaques à ongles. Le premier est l'apparition de petites dépressions punctiformes. Le second est un épaississement des ongles, un changement de leur couleur naturelle en gris ou en jaune. Avec l'avancement du psoriasis des ongles, la plaque s'écaille, les particules supérieures sont faciles à séparer. Et enfin, la troisième est la déformation de l'ongle, accompagnée d'une perte de douceur due à la plaque et à l'apparition de zones déprimées.
- Les symptômes du psoriasis chez les enfants.À un âge précoce, la maladie prend un cours différent: la principale localisation des éruptions cutanées rouges squameuses sont les plis de la peau: plis de l'aine dans le coude et plis du creux du genou sur le cou. Les papules démangent beaucoup, les enfants vivent une agonie constante, deviennent irritables et agités. En général, toutes les variantes cliniques observées chez les enfants sont similaires à celles des adultes. Les différences concernent les manifestations pures, la localisation du processus pathologique et l'évolution de la maladie elle-même.
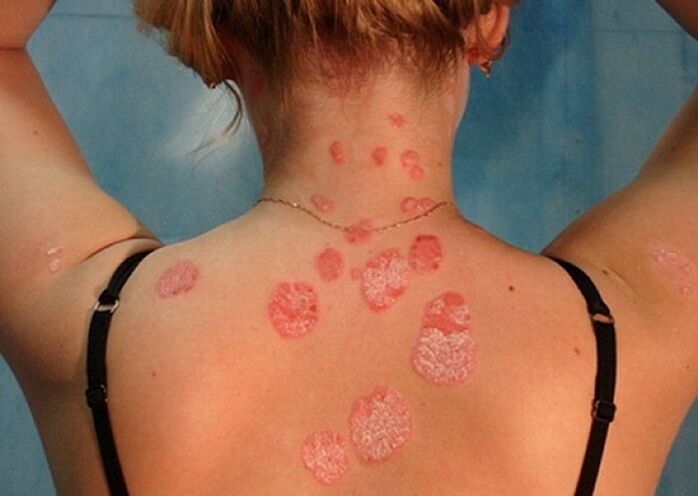
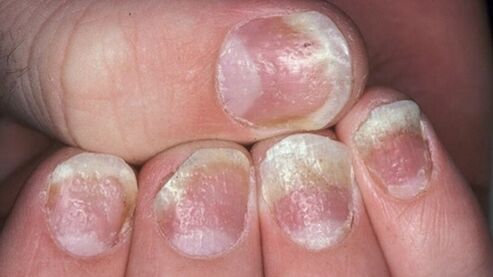
4 étapes du psoriasis
La dermatologie clinique, basée sur les différences de symptômes, le degré de lésions cutanées et la durée, distingue trois stades de l'évolution du psoriasis. Cependant, il existe une opinion selon laquelle le stade initial doit être reconnu comme un autre stade à part entière du développement de la maladie.
- Première phase.Le premier signe de lésions psoriasiques est de petites éruptions cutanées. Les lieux de leur apparition peuvent être différents et dépendent de la nature de la maladie. Les papules primaires ne mesurent pas plus de 3 mm et ont une couleur rose pâle, qui est remplacée par une floraison grise après 3-4 jours - des particules de derme mortes se forment sur le site. Ce processus s'accompagne de démangeaisons et de brûlures, et la santé générale se détériore. En général, au stade initial, la formation de plaques dure jusqu'à trois semaines et, à ce stade, une personne a la possibilité de ralentir le développement de la pathologie.
- Progressive.À ce stade, la maladie affecte des zones importantes de la peau: par exemple, avec un psoriasis normal, des plaques se forment, avec d'autres formes, des papules qui les caractérisent. Au cours du développement de la maladie, des taches individuelles se confondent, couvertes de nuances de gris. Le symptôme utilisé pour déterminer le stade progressif est le phénomène de Koebner (réaction isomorphe). Tout dommage à la peau après un certain temps est accompagné de l'apparition d'une éruption cutanée de psoriasis à ce stade. Une autre confirmation que la maladie se développe activement est l'apparition de gouttes de sang, semblables à la rosée, après l'élimination de la plaque. La durée de cette étape dépend du type de lésion. En moyenne, cela prend de deux semaines à deux mois.
- Scène stationnaire.Pendant ce temps, une épaisse croûte gris-blanc ou grise se forme. Les jantes roses disparaissent. La peau devient rugueuse, des particules sèches en sont constamment décollées. La sensation de démangeaison et de brûlure sera moins gênante, mais elle ne disparaîtra pas complètement non plus. De nouvelles papules ne se forment pas. Cette phase peut être très longue.
- Phase régressive.La dernière étape du développement de la maladie, lorsque les plaques sont progressivement réduites et réabsorbées. Les démangeaisons ne sont plus un problème. Un signe clair de régression est le symptôme de Voronov lorsque les papules sont entourées d'anneaux blancs. Le blanchiment des taches se produit du centre vers la périphérie, créant des motifs bizarres sur la peau. À la fin de la phase régressive, seules les zones de la peau qui diffèrent légèrement des zones saines à l'ombre rappellent le psoriasis. Avec le psoriasis, il n'est pas nécessaire de parler d'un rétablissement complet. La fin du stade régressif indique que le cycle de la maladie est terminé, qui peut revenir à tout moment. Afin de prolonger la rémission, il faut prendre soin de sa santé: éviter les facteurs provoquants, suivre un régime et se faire observer par un dermatologue.
Plan d'examen pour le psoriasis
- Analyse clinique générale du sang.
- Recherche sur la teneur en vitamines D, B12 et en acide folique dans le sang.
- Test sanguin pour ALT (alanine aminotransférase), AST (aspartate aminotransférase), bilirubine directe, phosphatase alcaline, gamma-glutamyltransférase, cholestérol avec profil lipidique, créatinine, glucose, insuline, protéines totales.
- Sang pour facteur rhumatoïde, protéine c-réactive, acide urique, ASLO.
- La ferritine, la transferrine et le fer sérique sont des indicateurs d'anémie (en particulier de maladies chroniques).
- Panneau thyroïdien: TSH, T4 sv, TK sv.
- Coprogramme.
- KhMS à Osipov.
- Échographie des organes abdominaux.
Traitements traditionnels du psoriasis
Thérapie précoce.
Plus tôt une personne, qui découvre les premiers signes de lésions cutanées, consulte un médecin, plus grandes sont les chances de prendre des mesures opportunes qui empêcheront le développement rapide de la maladie et sa transition vers une forme chronique - et donc amélioreront considérablement la maladie. standard de vie.

L'un des médicaments les plus couramment prescrits au début de la maladie est la pommade salicylique. Il a des effets anti-inflammatoires et antimicrobiens, a un effet kératolytique, grâce auquel les plaques sont libérées des particules kératinisées. Une pommade au naphtalène est également utilisée pour soulager les démangeaisons.
Thérapie à un stade progressif.
Cette phase nécessite une approche intégrée du traitement que seul un spécialiste expérimenté peut fournir. Le traitement vise à soulager les symptômes et à débarrasser le corps des toxines. Pour normaliser les processus métaboliques, des injections intramusculaires de gluconate de calcium sont souvent prescrites. Le thiosulfate de sodium soulage l'inflammation et élimine les manifestations d'intoxication.
Des émulsions spéciales et une pommade salicylique sont utilisées pour hydrater la peau enflammée. Les moyens contenant du goudron sont contre-indiqués à un stade progressif: ils ont un effet irritant et augmentent la souffrance du patient.
Lorsque l'intensité de l'inflammation diminue, les procédures de physiothérapie peuvent être liées. Les patients atteints de psoriasis sont exposés aux rayons UV, à la thérapie PUVA et aux applications de paraffine. Les corticostéroïdes et les cytostatiques ne sont pas utilisés inutilement; ces médicaments efficaces ne sont nécessaires que dans les cas difficiles et avancés.
Pour réduire les manifestations allergiques, des antihistaminiques et des sédatifs sont prescrits pour réduire la nervosité. Les diurétiques réduisent le gonflement de la peau enflammée et éliminent les toxines du corps.
Thérapie hospitalière.
À ce stade, l'inflammation disparaît, les plaques sont recouvertes d'une croûte sèche, des fonds sont donc nécessaires pour soulager l'inconfort de l'apparition de pellicules. Ce sont des shampooings au goudron, des émulsions à base d'huile.
Le rayonnement UV et la technologie PUVA ont un effet positif sur de nombreux patients. S'il n'y a pas d'amélioration, les médecins prescrivent des médicaments cytotoxiques.
Thérapie à un stade régressif.
Au dernier stade du cycle de la maladie, en fonction de l'état actuel du patient, une correction constante des méthodes de traitement est nécessaire. La prévention remplace les mesures thérapeutiques actives.
Le patient reçoit des recommandations sur les changements de régime et de mode de vie en général. Pour éviter le retour de la lésion cutanée, il faut éviter les situations stressantes qui déclenchent la formation de plaques psoriasiques.
Les médecins donnent généralement aux patients les conseils suivants: :
- Repenser le style de vie: Ajustez votre alimentation, dormez suffisamment, faites plus d'exercice;
- Maintenir des niveaux normaux de vitaminesD, fer, vitamines B, protéines dans le corps;
- normaliser le tube digestif: À l'exclusion de l'hypoacide, de l'écoulement altéré de la bile, du SIBO et du CIGR (syndromes de croissance bactérienne excessive et, par conséquent, fongique);
- se débarrasser des foyers d'infection chroniques: Désinfectez la cavité buccale et faites vous soigner par un ORL.
- traiter la pathologie somatique qui l'accompagne: Hypothyroïdie, résistance à l'insuline, syndrome métabolique, etc.
Méthodes traditionnelles pour se débarrasser du psoriasis
- Première phase.Au premier signe de lésions cutanées, les huiles de genièvre et de lavande sont efficaces. Ils apaisent les zones irritées du derme, favorisent la guérison des blessures mineures et réduisent la sensation de tiraillement. Quelques gouttes d'huile sont ajoutées à une crème de composition neutre, par exemple pour les enfants, et appliquées sur l'éruption cutanée qui apparaît. Une autre façon populaire de traiter les premières manifestations du psoriasis consiste à utiliser 3% de peroxyde d'hydrogène. Toutes les mesures, même les plus inoffensives à première vue, peuvent être effectuées après consultation d'un dermatologue. Les changements de régime alimentaire, éviter les aliments malsains et l'alcool sont également des recommandations courantes faites par les guérisseurs traditionnels.
- Phase progressive.Au stade de développement rapide de la maladie, une infusion de chélidoine est ajoutée aux huiles médicinales et au peroxyde d'hydrogène. Pour la préparation, vous avez besoin de tiges de plantes fraîches ou séchées et d'eau salée. Les teintures alcoolisées sont contre-indiquées, elles peuvent aggraver l'état de la peau affectée. Il est nécessaire d'insister sur la chélidoine pendant au moins quelques heures et avant d'appliquer la solution cicatrisante sur les plaques, traitez-les avec du goudron de bouleau.
- Scène stationnaire.Au stade de la fin de la formation de nouvelles papules, vous pouvez utiliser des méthodes folkloriques éprouvées qui ne nuisent certainement pas au patient. Cela comprend l'utilisation d'une pommade au soufre, d'une solution salicylique.
- Phase régressive.L'hirudothérapie (thérapie par les sangsues) est souvent utilisée aux stades terminaux de la maladie. Bien que cette méthode ne soit pas officiellement reconnue par la médecine traditionnelle, de nombreux experts n'excluent pas son efficacité. Les procédures sont effectuées dans un délai de 3 à 10 jours, en fonction de l'état de santé du patient.

Prévention du psoriasis: comment prévenir le développement de la maladie
- Soin de la peau.Afin de minimiser la probabilité de lésions du psoriasis en présence d'une prédisposition génétique, des méthodes simples aident à maintenir la santé de la peau: procédures d'eau et de durcissement (baignade dans la mer, bains aux extraits d'herbes et sels, douches de contraste, versage d'eau froide sur le air, etc. ); Utilisez des éponges douces et évitez les débarbouillettes dures qui peuvent endommager la peau. l'utilisation de détergents naturels sans composants chimiques agressifs.
- Rayonnement ultraviolet.Plusieurs études ont montré les effets bénéfiques de l'exposition au soleil sur la peau, qui est sujette à la formation de plaques psoriasiques. Des doses modérées de lumière ultraviolette accélèrent la régénération tissulaire et réduisent l'inflammation. Il ne faut pas abuser des bains de soleil: un excès de rayons peut provoquer une exacerbation de la maladie.
- Robe.Tissus synthétiques, styles ajustés, une abondance de ceintures et de fermetures - tout cela est contre-indiqué pour les patients atteints de psoriasis, même en rémission. Les vêtements doivent être naturels, hypoallergéniques, amples et ne pas causer d'inconfort pouvant entraîner le retour de symptômes prononcés. Les tons foncés doivent être évités pour des raisons esthétiques, les écailles blanches argentées sont moins visibles sur les vêtements de couleur claire.
- Blessures.Chez les patients atteints de psoriasis, toute petite plaie, égratignure ou abrasion peut provoquer le retour du stade progressif et une infection cutanée secondaire. Vous devez être extrêmement prudent pour éviter les blessures.
- Produits cosmétiques et ménagers.Tous les moyens ne conviennent pas pour maintenir la propreté des personnes ayant de tels diagnostics. Lors du choix des gels douche, savons et shampooings, il est important de faire attention à leur composition et de privilégier ceux qui contiennent des ingrédients naturels. Il est préférable d'acheter des séries thérapeutiques de produits de soins vendus en pharmacie. Les peelings à particules solides sont absolument contre-indiqués: ils peuvent relancer le processus de la maladie en raison du moindre dommage cutané. Les produits chimiques ménagers doivent également être choisis pour des raisons de sécurité sanitaire. N'utilisez pas de poudres nettoyantes agressives à base de chlore et de lessive. Des gants doivent être portés lors du nettoyage pour éviter les effets négatifs sur la peau des mains.
- Thérapie vitaminique.Le maintien de l'équilibre en vitamines est indiqué pour tout le monde, en particulier ceux qui souffrent de dermatite chronique. Les préparations complexes maintiennent le corps en bon état, l'aident à résister aux virus et à prévenir les troubles métaboliques.

psoriasis- Ce n'est pas une condamnation à mort, mais une raison très grave de reconsidérer les règles selon lesquelles vous viviez auparavant. Vos alliés sur la voie de l'apprivoisement de la maladie devraient être des professionnels compétents - dermatologues, nutritionnistes, thérapeutes. Avec leur aide, ainsi qu'une approche consciente du traitement, vous pouvez apprendre à vivre confortablement malgré votre diagnostic.






















